Comprendre la luminothérapie dermatologique : principes et applications
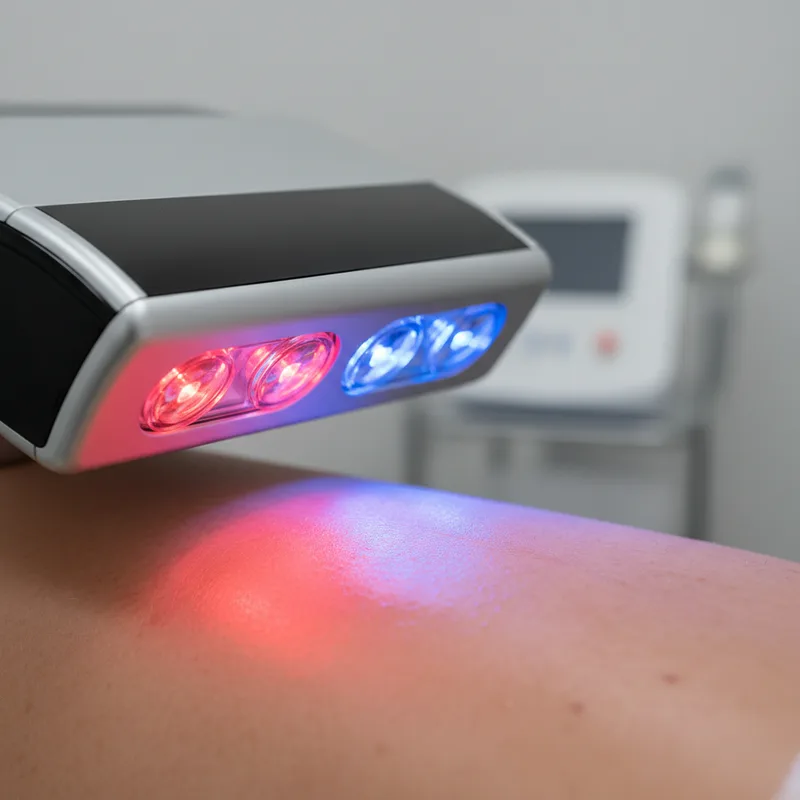
La luminothérapie dermatologique utilise des longueurs d’onde spécifiques — rouge (630 nm), bleue (415 nm), UVB (311 nm) — pour traiter les pathologies cutanées. Prescrite en milieu hospitalier depuis les années 1970, elle cible le psoriasis, l’acné, le vitiligo et l’eczéma atopique par photobiomodulation. Chaque spectre lumineux active des récepteurs cellulaires différents dans la peau, avec des effets thérapeutiques distincts.
Le spectre lumineux et ses effets sur la peau
Chaque longueur d’onde du spectre électromagnétique interagit différemment avec les tissus cutanés. Les dermatologues exploitent cette diversité pour cibler des pathologies spécifiques avec une précision remarquable.
La lumière rouge (620-750 nm)
La lumière rouge pénètre profondément dans le derme, stimulant l’activité mitochondriale et la production d’adénosine triphosphate (ATP). Ce mécanisme, appelé photobiomodulation, accélère la régénération cellulaire et réduit l’inflammation. Cette stimulation lumineuse est aussi au cœur des protocoles anti-âge par luminothérapie. Les études cliniques démontrent son efficacité dans le traitement des plaies chroniques et la réduction des cicatrices.
La lumière bleue (405-470 nm)
Absorbée par les porphyrines produites par Cutibacterium acnes, la lumière bleue génère des espèces réactives de l’oxygène qui détruisent la bactérie responsable de l’acné. Cette approche offre une alternative non antibiotique particulièrement précieuse face à l’émergence de résistances bactériennes. Pour un décryptage complet de cette méthode, consultez notre article sur le traitement de l’acné par LED.
Les UVB à bande étroite (311 nm)
La photothérapie UVB à bande étroite reste le traitement de référence pour le psoriasis modéré à sévère et le vitiligo. En ciblant une longueur d’onde précise, elle maximise l’efficacité thérapeutique tout en minimisant les risques associés à une exposition UV plus large.
Indications médicales validées
La luminothérapie dermatologique bénéficie d’un solide corpus de preuves scientifiques pour plusieurs pathologies :
- Psoriasis — La photothérapie UVB est recommandée en deuxième intention par la Haute Autorité de Santé
- Eczéma atopique — Réduction de l’inflammation et du prurit en cas de résistance aux traitements topiques
- Vitiligo — Stimulation de la repigmentation par activation des mélanocytes résiduels
- Dermatite séborrhéique — Contrôle des poussées par effet anti-inflammatoire et antimicrobien
- Kératoses actiniques — En association avec un agent photosensibilisant (thérapie photodynamique)
Déroulement d’une séance en cabinet
Une séance de luminothérapie dermatologique suit un protocole précis. Le dermatologue détermine d’abord le phototype du patient selon la classification de Fitzpatrick, ce qui conditionne la dose initiale d’exposition. La durée des séances augmente progressivement, généralement sur un cycle de 20 à 30 sessions réparties sur 8 à 12 semaines.
Le patient se positionne dans une cabine équipée de tubes fluorescents calibrés. Les zones non traitées sont protégées par des écrans opaques. Un suivi rapproché permet d’ajuster la posologie lumineuse en fonction de la réponse cutanée et de la tolérance individuelle.
Précautions et contre-indications
Malgré son profil de sécurité favorable, la luminothérapie dermatologique impose certaines précautions :
- Antécédents de mélanome ou carcinome cutané
- Prise de médicaments photosensibilisants (tétracyclines, fluoroquinolones, amiodarone) — voir aussi les cosmétiques bio et photosensibilité
- Lupus érythémateux ou dermatoses photosensibles
- Grossesse (par principe de précaution pour les UVB)
Important : La luminothérapie dermatologique doit toujours être prescrite et supervisée par un dermatologue. L’automédication avec des appareils grand public ne remplace pas un protocole médical adapté. Pour bien choisir votre équipement, référez-vous à notre guide des appareils LED à domicile.
Perspectives et recherche
Les recherches actuelles explorent de nouvelles applications de la luminothérapie, notamment dans le traitement de la pelade, de la morphée et des infections cutanées résistantes. L’association de la lumière avec des nanoparticules photosensibles ouvre des perspectives prometteuses pour des traitements encore plus ciblés et moins invasifs.
Prochaine étape : consulter un dermatologue pour évaluer si la luminothérapie convient à votre pathologie cutanée. Précisez votre phototype, vos traitements en cours et vos antécédents. Le praticien adaptera le protocole — longueur d’onde, dose, fréquence — à votre situation clinique.